Розацеа: що це, види, причини, симптоми, діагностика, лікування

Розацеа — це хронічне запальне захворювання шкіри, яке вражає переважно центральну частину обличчя (лоб, щоки, ніс). Захворювання проявляється у вигляді стійкого почервоніння (еритеми), видимого розширення кровоносних судин (телеангіектазій) і запальних елементів, які часто називають рожевими вуграми (папули та пустули).
На відміну від звичайного тимчасового почервоніння, яке може бути реакцією на збентеження або фізичне навантаження, почервоніння при розацеа має більш стійкий, хронічний характер.
Для розацеа характерний хвилеподібний перебіг — з періодами загострення, коли симптоми посилюються, і ремісії, коли прояви можуть слабшати або зникати повністю.
Розацеа спостерігається приблизно у 5–10% населення, частіше у жінок віком від 30 до 50 років, особливо зі світлою шкірою. У чоловіків захворювання трапляється рідше, проте симптоми можуть бути більш вираженими, швидше прогресувати та частіше призводити до ускладнень (наприклад, ринофіми).
Види розацеа
Розацеа може проявлятися у різних формах, які умовно поділяють на більш поширені та рідкісні. До найчастіших належать еритематозно-телеангіектазічна (з почервонінням і розширеними судинами), папуло-пустульозна (з висипаннями), фіматозна (з потовщенням шкіри) та очна форми. Рідко, але все ж таки трапляються й такі форми, як гранульоматозна (також відома як люпоїдна), стероїдна (пов’язана із застосуванням гормональних препаратів) та фульмінантна розацеа — найагресивніша та найшвидше прогресуюча форма захворювання.
Поширені (класичні) форми розацеа
Еритематозно-телеангіектазічна розацеа

Еритематозно-телеангіектазічна форма розацеа є найбільш поширеною. Основна ознака — стійке почервоніння в центральній частині обличчя, особливо на щоках і носі. Із прогресуванням захворювання додається видиме розширення судин (телеангіектазії). Без своєчасного лікування почервоніння стає постійним, а судинна сітка — більш вираженою.
Папуло-пустульозна розацеа (рожеві вугрі)
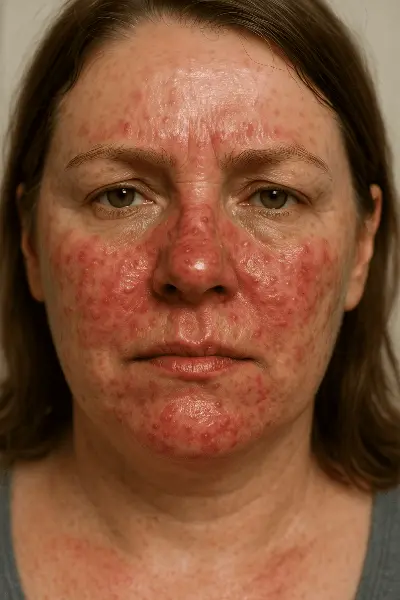
Папуло-пустульозна форма розацеа розвивається на тлі стійкого почервоніння (еритеми) та характеризується появою запальних елементів — папул (щільних вузликів) і пустул (гнійників). Ці висипання нагадують акне, але, на відміну від нього, відсутні комедони. Часто супроводжуються відчуттям печіння, поколювання та стягнутості шкіри.
Важливо!
У жодному разі не видавлюйте пустули! Це може посилити запалення, поширити інфекцію, пошкодити чутливу шкіру та судини, а також призвести до утворення рубців.
Фіматозна форма розацеа
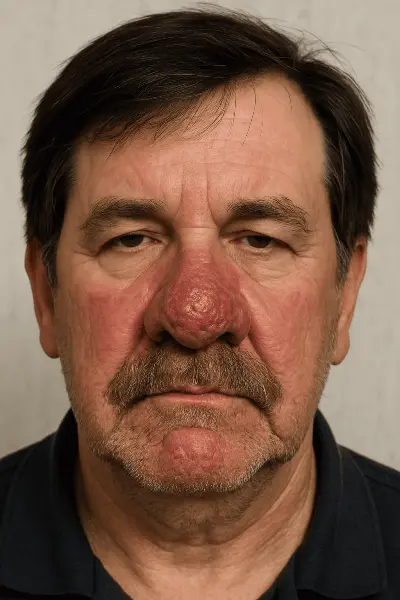
Фіматозна форма розацеа проявляється потовщенням шкіри та утворенням щільних вузлуватих структур. Найчастіше зміни вражають ніс (ринофіма), рідше — лоб, підборіддя, вуха та повіки. Ринофіма переважно розвивається у чоловіків і може призводити до вираженої деформації контурів обличчя. У важких випадках може знадобитися хірургічне втручання.
Важливо!
Потовщення шкіри (фіма), хоч і вважається характерною ознакою фіматозної форми розацеа, елементи фіброзу можуть виникати і при інших підтипах розацеа.
Очна (офтальморозацеа)
Очна (окулярна) розацеа вражає очі та повіки, викликаючи почервоніння, подразнення, сухість, печіння, свербіж, світлобоязнь та сльозотечу. При тривалому перебігу захворювання може призводити до серйозних офтальмологічних проблем, таких як кератит (запалення рогівки) або блефарит (запалення повік). В окремих випадках очна розацеа може передувати шкірним проявам або бути єдиним симптомом захворювання.
Рідкісні форми розацеа
- Гранульоматозна (люпоїдна) розацеа. Характеризується появою щільних жовтуватих папул (гранульом) навколо рота та очей. Гранульоми загоюються повільно, схильні до запалення й нерідко залишають після себе рубці.
- Стероїдна розацеа. Розвивається на тлі тривалого застосування місцевих гормональних мазей, особливо з фтором.
- Блискавична (фульмінантна) форма. Розвивається переважно у молодих жінок. Серед чинників, які можуть спричинити цю форму, називають нервово-психічні розлади, вагітність, гормональну перебудову організму у період менопаузи.
Причини виникнення розацеа
Точні причини виникнення розацеа до кінця не вивчені, однак вважається, що захворювання розвивається внаслідок складної взаємодії генетичних, екологічних та імунологічних факторів.
Серед можливих причин виділяють:
- Генетична схильність. Дослідження показують, що у 40% випадків серед родичів людей із розацеа є інші хворі на це захворювання.
- Порушення нейросудинної регуляції. В основі розацеа лежить порушення регуляції судинного тонусу, що призводить до локального застою крові та асептичного запального процесу.
- Змінена імунна відповідь. Порушення роботи вродженої імунної системи можуть спричиняти надмірну запальну реакцію на зовнішні подразники.
- Мікроскопічний кліщ Demodex folliculorum. Цей кліщ є частиною нормальної мікрофлори шкіри, проте у пацієнтів із розацеа його кількість може бути значно підвищеною. Деякі дослідження вказують на можливу роль бактерій, таких як Bacillus oleronius, асоційованих із кліщами Demodex, у стимуляції запалення.
- Все більше даних свідчить про зв’язок розацеа з порушенням мікробіому шкіри. Наприклад, бактерія Staphylococcus epidermidis у нормі перешкоджає розмноженню шкідливих мікроорганізмів, підтримує шкірний бар’єр і знижує запалення. Однак при порушенні балансу мікрофлори або зміні її властивостей ця бактерія сама може стати причиною запалення.
- Порушення роботи шлунково-кишкового тракту. Розлади травної системи, зокрема наявність бактерії Helicobacter pylori, синдром надмірного бактеріального росту, целіакія, хвороба Крона, виразковий коліт і синдром подразненого кишечника, частіше спостерігаються у пацієнтів із розацеа.
- Гормональний дисбаланс. Порушення гормонального фону, зокрема вагітність і менопауза, можуть стати провокуючим фактором розвитку захворювання у жінок.
Фактори, що провокують загострення розацеа
Існують чинники, які можуть спровокувати загострення розацеа або погіршити перебіг захворювання:
- Вплив ультрафіолетового випромінювання. Сонячне випромінювання є одним із основних тригерів, оскільки УФ-промені можуть пошкоджувати кровоносні судини та сполучну тканину шкіри, а також стимулювати запалення.
- Екстремальні температури та погодні умови. Спека, відвідування лазні або сауни, гарячі ванни, сильний вітер, надмірна вологість, холодна погода можуть викликати загострення.
- Гарячі напої, гостра їжа, алкоголь. Вживання цих продуктів може спровокувати розширення кровоносних судин і посилення почервоніння.
- Стрес та емоційні зміни. Емоційний стрес, гнів, збентеження або тривога можуть погіршувати перебіг розацеа, впливаючи на імунну систему та посилюючи запальні процеси.
- Інтенсивні фізичні навантаження. Енергійні вправи та біг можуть викликати припливи крові до обличчя й загострення симптомів.
- Деякі лікарські засоби. Місцеве застосування стероїдів може викликати стероїдний дерматит, схожий на розацеа. Також прояви розацеа можуть з’явитися внаслідок застосування судинорозширювальних або антигіпертензивних засобів, препаратів для контролю рівня холестерину, а також йоду й брому.
- Агресивні косметичні засоби та процедури. Хімічні пілінги, косметичні засоби з агресивними компонентами (спирт, ефірні олії, камфора, ментол), а також надмірне очищення шкіри можуть травмувати її й спровокувати загострення.
Симптоми розацеа
Симптоми розацеа можуть варіюватися залежно від підтипу та стадії захворювання, але загальні прояви включають:
- Стійке почервоніння (еритема). Це основний симптом, що проявляється надмірним припливом крові до судин, викликаючи відчуття тепла та почервоніння обличчя, особливо в центральній частині (щоки, ніс, лоб, підборіддя). Епізоди почервоніння можуть тривати до п’яти хвилин і поширюватися на шию та груди.
- Видимі розширені кровоносні судини (телеангіектазії). Дрібні судини стають помітними на поверхні шкіри у вигляді судинних зірочок або сітки.
- Папули та пустули. На тлі почервоніння можуть з’являтися невеликі горбики (папули) та гнійнички (пустули), що нагадують акне.
- Відчуття печіння, поколювання, стягнутості. Ці відчуття часто супроводжують почервоніння та висипання.
- Набряк шкіри обличчя. Може спостерігатися набряк уражених ділянок.
- Сухість шкіри. Шкіра при розацеа часто стає сухою та лущиться.
- Потовщення шкіри (фіми). У важких випадках, особливо при фіматозній формі, відбувається потовщення та деформація шкіри, найчастіше носа (ринофіма).
- Ураження очей. Очна розацеа проявляється печінням, свербінням, світлобоязню, сльозотечею, почервонінням очей та рецидивуючими запаленнями повік.
Діагностика розацеа
Діагностика розацеа, як правило, базується на характерних клінічних проявах і візуальному огляді шкіри дерматологом. Лікар проводить ретельний огляд обличчя, звертаючи увагу на почервоніння, папули, пустули, телеангіектазії та потовщення шкіри. Також важливим є збір анамнезу, включно з інформацією про провокуючі фактори та сімейну схильність.
Специфічні діагностичні тести для розацеа відсутні. Проте у складних випадках або для виключення інших шкірних захворювань, таких як червоний вовчак, псоріаз, себорейний дерматит, періоральний дерматит, дерматоміозит, туберкульозна вовчанка або саркоїдоз, можуть бути призначені додаткові дослідження:
- Біопсія шкіри. Проводиться для виключення інших дерматологічних патологій.
- Мікроскопія зіскрібка шкіри. Може бути виконана для виключення вторинної бактеріальної інфекції або оцінки кількості кліщів Demodex.
- Аналіз крові. У деяких випадках призначається біохімічне дослідження крові для контролю показників при призначенні певних препаратів.
- Допплерографія. Дозволяє зафіксувати зміни швидкості кровотоку.
- Консультація офтальмолога. Рекомендується при наявності подразнення очей, оскільки очна форма захворювання може призвести до серйозних змін органа зору.
Лікування розацеа
Лікування розацеа — це комплексний процес, спрямований на контроль симптомів, запобігання загостренням і зупинку прогресування захворювання. Повністю позбутися розацеа неможливо, проте її можна успішно контролювати. Терапія зазвичай включає комбінацію медикаментозних методів, зміну способу життя та дбайливий догляд за шкірою. Тривалість лікування залежить від клінічної форми та ступеня прояву симптомів.
Основні напрями лікування:
- Медикаментозна терапія.
- Топічні препарати (креми, гелі). Можуть містити компоненти, що звужують кровоносні судини, або антибактеріальні засоби.
- Антибіотики. Часто призначаються пероральні антибіотики, такі як тетрацикліни (доксициклін, міноциклін) або метронідазол, для зменшення виражених симптомів і зниження запалення. Поліпшення зазвичай помітне через 3–4 тижні, а значний ефект досягається через 2–3 місяці.
- Ізотретиноїн. У деяких випадках може бути призначений ізотретиноїн.
- Препарати для зміцнення судин. При великій кількості судинних зірочок може бути призначений аскорутин.
- Протиалергічні препарати. При сильному запаленні та свербінні можуть застосовуватися антигістамінні засоби.
- Апаратні методики. Для лікування ринофіми та судинних проявів можуть застосовуватися лазерні та апаратні методи, наприклад, голчастий RF.
- Хірургічне втручання. У тяжких випадках ринофіми може знадобитися хірургічна корекція.
Ми вважаємо за свій обов'язок підкреслити: жоден косметичний засіб, яким би якісним і продуманим не був його склад, не здатен вилікувати розацеа.
Ми закликаємо вас відповідально ставитися до свого здоров’я. Якщо ви підозрюєте у себе розацеа або вже маєте такий діагноз, будь ласка, обов’язково проконсультуйтеся з лікарем-дерматологом. Лише фахівець може встановити точний діагноз, визначити форму та стадію захворювання, а також призначити адекватне лікування. Косметичний догляд при розацеа є важливим доповненням до основного лікування, але не більше того.
Основні принципи догляду:
- Використовуйте м’які очищувальні засоби без агресивних компонентів, таких як детергенти, спирт, ефірні олії, камфора, ментол, фруктові кислоти. Уникайте мила, скрабів, пілінгів, спонжів та мочалок, які можуть травмувати шкіру. Вмивайтеся теплою водою, оскільки гаряча вода викликає розширення судин. Акуратно промокайте обличчя м’яким рушником.
- Обирайте зволожувальні засоби з простими й безпечними складами. Добре підходять креми та емульсії з керамідами, гіалуроновою кислотою, гліцерином, скваланом, пантенолом і ніацинамідом. Ці компоненти сприяють утриманню вологи, зміцнюють ліпідний бар’єр і зменшують запалення.
- Використовуйте сонцезахисні креми з SPF не менше 30, а краще 50, віддаючи перевагу мінеральним фільтрам (оксид цинку, діоксид титану) або сучасним хімічним фільтрам. Уникайте прямого сонячного світла, носіть капелюхи з широкими крисами та темні окуляри.
- Не рекомендується відвідувати лазні, сауни, гарячі ванни або проводити процедури на кшталт протирання обличчя льодом. У холодну та вітряну погоду захищайте обличчя (шарфом, капюшоном або бафом), але не використовуйте шарфи з вовняної тканини.
Яку косметику не рекомендується використовувати при розацеа?
- Агресивні очищувальні компоненти. До них належать сульфати (наприклад, лаурилсульфат натрію), лужні мила та будь-які засоби з високою мийною активністю. Вони порушують захисний бар’єр шкіри та підвищують її чутливість.
- Засоби, що містять спирт. Етиловий спирт, ізопропіловий спирт та інші подібні компоненти часто входять до складу тоніків та очищувальних засобів. Вони сильно висушують шкіру та можуть викликати відчуття печіння.
- Ароматизатори та ефірні олії. Синтетичні та натуральні ароматизатори, а також ефірні олії (наприклад, лаванди, цитрусових, м’яти, чайного дерева) можуть спричиняти подразнення або алергічну реакцію.
- Жорсткі ексфоліанти та кислотні пілінги. Скраби з великими абразивними частинками, а також косметика з високими концентраціями кислот (гліколева, саліцилова та інші) пошкоджують шкіру та підсилюють запалення.
- Зволожувальні компоненти, що можуть викликати подразнення. Деякі речовини, такі як пропіленгліколь, сечовина, ланолін або мінеральна олія, при розацеа можуть провокувати неприємні відчуття та запальні реакції.
- Синтетичні барвники та агресивні консерванти. Барвники, парабени, формальдегід та його похідні подразнюють чутливу шкіру та погіршують її стан.
Профілактика захворювання
Профілактика розацеа та її загострень полягає у мінімізації впливу провокуючих факторів та підтриманні загального здоров’я.
- Використовуйте сонцезахисні засоби з високим SPF.
- Обмежте вживання гарячих напоїв, гострої їжі, алкоголю та інших продуктів, що провокують загострення.
- Мінімізуйте стресові фактори у житті.
- Відмовтеся від надмірної та інтенсивної фізичної активності на користь більш поміркованих вправ.
- Здійснюйте максимально дбайливий догляд за шкірою обличчя, використовуючи м’які очищувальні та зволожувальні засоби.
- За можливості зведіть до мінімуму (а краще повністю відмовтеся від) шкідливих звичок.
- При найменших підозрах на розацеа не зволікайте звернутися до лікаря-дерматолога для встановлення діагнозу та призначення адекватного лікування.
Пов'язані товари:
Не знайдено дописів
Написати відгук